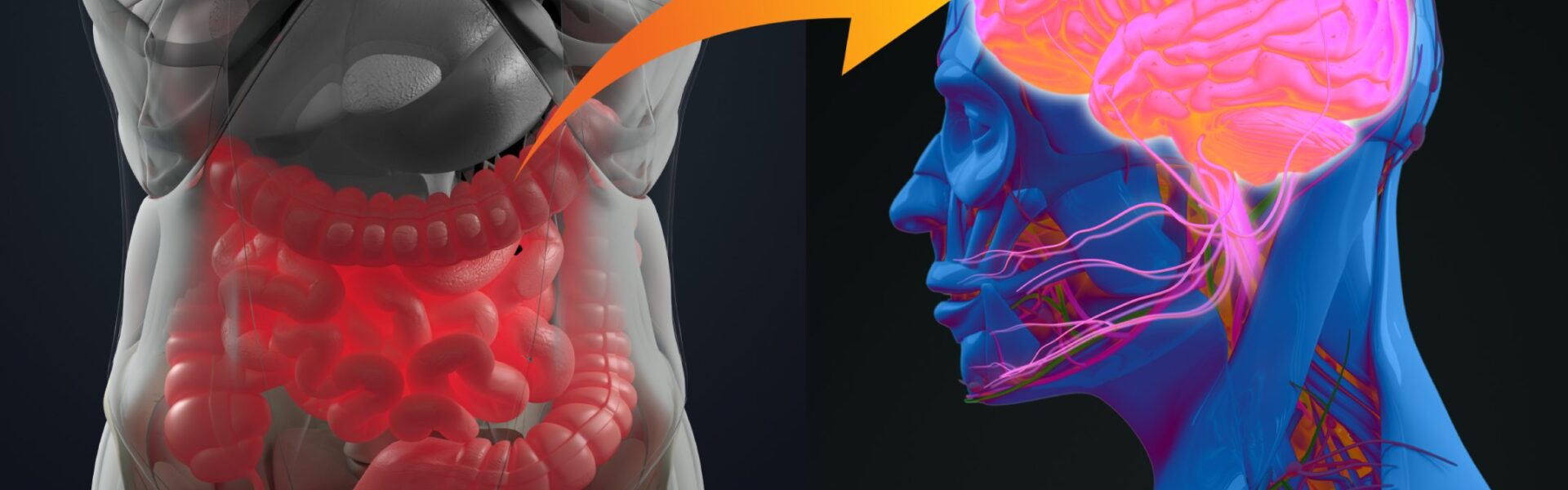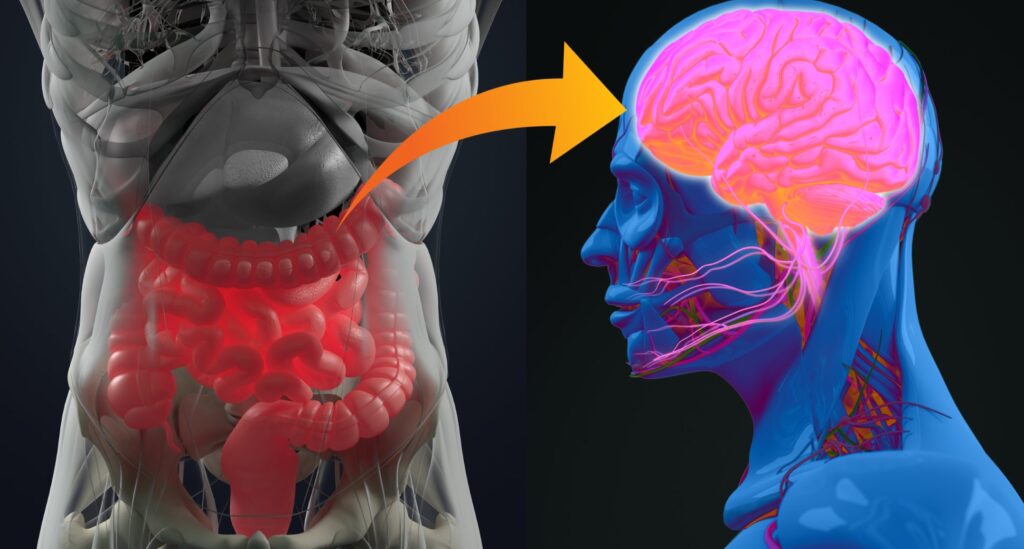
¿Sabías que la microbiota intestinal afecta la salud mental? Conocida también como flora intestinal está conformada por millones de microorganismos que viven y colonizan nuestro intestino. Los estudios más recientes hablan de la conexión directa que existe entre la flora intestinal y el cerebro, razón por la cual se sabe que la microbiota del intestino además de tener un rol vital en el proceso digestivo, también ejerce una poderosa influencia en la salud mental, en lo que se conoce como eje intestino-cerebro, así como en el desarrollo del sistema inmune.
Dos estudios publicados en fecha reciente por la revista Nature Communications relacionaban la presencia de un grupo de bacterias intestinales con síntomas depresivos. Los investigadores identificaron microorganismos específicos presentes en el sistema digestivo que están involucrados en la síntesis de mensajeros químicos que están relacionados con la depresión.
Las nuevas investigaciones científicas han permitido descubrir que la flora intestinal cada día produce miles de metabolitos de origen microbiano los cuales pueden tener efectos beneficiosos o negativos para la salud en general. Actualmente un grupo de científicos los están estudiando con el propósito de prevenir o tratar los trastornos digestivos, así como con diversas enfermedades que aparentemente no guardan relación con el intestino, como la obesidad, el cáncer colorrectal o la depresión.
En tal sentido, hoy se ha descubierto por ejemplo que los ácidos grasos de cadena corta que surgen cuando la flora intestinal fermenta la fibra de la dieta pueden mejorar la sensibilidad a la insulina, y a su vez tienen una acción antiinflamatoria y disminuyen la sensación de hambre. De ahí que se recomienda el consumo de alimentos naturales ricos en fibra en la dieta diaria.
A su vez, también se sabe que existen otros metabolitos de origen bacteriano que tiene efectos no deseables para la salud mental. Es el caso de la resistencia a la insulina que promueven los aminoácidos de cadena ramificada generados por una microbiota intestinal poco diversa y la inflamación crónica de bajo grado estimulada por el lipopolisacárido bacteriano (LPS) presente en la pared celular de las bacterias gram-negativas de la microbiota.
La microbiota juega un papel importante en el neurodesarrollo cerebral en edades tempranas de la vida (tanto prenatal como posnatal), que puede tener consecuencias en edades posteriores. De esta forma, se ha visto como alteraciones de la microbiota se pueden ver reflejadas en la percepción del dolor, la reacción al estrés, la neuroquímica y otras alteraciones del eje gastro-cerebral.
Conociendo el eje intestino-cerebro
Hoy sabemos por ejemplo que la flora o microbiota intestinal está directamente conectada con el cerebro a través del intestino, existiendo numerosas evidencias de su influencia sobre el comportamiento humano. Además, el intestino es uno de los órganos con mayor número de conexiones nerviosas. Por tal razón, las bacterias presentes en el intestino pueden sintetizar neurotransmisores como la serotonina, noradrenalina, dopamina y acetilcolina y otros. Diversos estudios científicos realizados con animales muestran la influencia de la microbiota intestinal con enfermedades neurodegenerativas. Por tal motivo, hoy en día la comunidad científica sabe que las alteraciones que se producen en la flora intestinal influyen en la depresión y la ansiedad.
El nervio vago adquiere especial importancia: supone una conexión neural directa entre intestino y cerebro. Gracias a él, la microbiota intestinal ejerce una gran influencia sobre las funciones cerebrales.
Parte de la influencia de la microbiota intestinal sobre el cerebro radica en su capacidad para producir neutransmisores (serotonina, dopamina, GABA, norepinefrina, acetilcolina y cortisol) y aminoácidos (triptófano) implicados en el funcionamiento cerebral.
Cuando la microbiota intestinal se altera (disbiosis), se produce un desequilibrio en la liberación de dichos neurotransmisores, se altera el funcionamiento cerebral y aparecen diferentes patologías.
Permeabilidad Intestinal
Para comprender más fácilmente como funciona la conexión intestino – cerebro solo tenemos que observar que en la mayoría de los casos de personas con trastornos mentales tienen en paralelo alguna sintomatología intestinal y a su vez, la mayoría de los pacientes con problemas digestivos tienen también algún tipo trastorno mental como depresión o ansiedad.
Ejemplo claro que demuestra la conexión del eje intestino-cerebro es cuando una persona sufre de colitis, dispepsia y/o dolor abdominal antes de un examen, o cuando detallamos el estado de ánimo de quien tiene la enfermedad de Crohn. Es muy común escuchar frases como: “cuando estoy nerviosa se me revuelve el estómago”.
Los estudios científicos actuales ya han demostrado que la flora intestinal juega un importante papel en el desarrollo de trastornos mentales como depresión, ansiedad, alzheimer, parkinson, trastorno obsesivo compulsivo, trastornos de la conducta alimentaria, trastornos del espectro autista, esclerosis múltiple y epilepsia. Por lo cual, es un hecho que la microbiota intestinal afecta la salud mental y por ende es vital vigilar nuestra alimentación porque ella va a incidir en nuestra salud mental.
Como ejemplo de lo anterior, en pruebas de laboratorio se ha comprobado que la dopamina, la cual está relacionada con el desarrollo del parkinson, es menor en ratones con un intestino libre de microorganismos. En el caso de los trastornos del espectro autista, se ha descubierto que el 50% de quienes lo tienen, a su vez poseen problemas gastrointestinales.
Además, tienen una mayor permeabilidad intestinal y su microbiota es diferente a la de aquellos libres de la enfermedad: menor diversidad, bajos niveles de Bifidobacterium y crecimiento excesivo de Clostridium.
Otro ejemplo lo encontramos en los sujetos con trastorno obsesivo compulsivo que tienen una menor cantidad de GABA y serotonina. Ambos son producidos por las bacterias intestinales y se ha visto cómo la modulación de la microbiota intestinal con probióticos mejora el trastorno.
¿Cómo afectan los medicamentos y el estrés a la microbiota?
La Dra. Teresa Requena al respecto explica: “Existen bastantes estudios que describen los efectos de los medicamentos en la composición de la microbiota, incluidos los fármacos psicotrópicos. La comunicación entre el intestino y el cerebro, y viceversa, está bastante estudiada. De esta manera, los síntomas asociados al estrés pueden debilitar nuestras defensas y afectar al intestino, provocando inflamación, diarreas, etc”.
¿Cómo podemos cuidar nuestra microbiota?
“La alimentación es uno de los principales factores a tener en cuenta para cuidar nuestra microbiota. Los alimentos más beneficiosos para nuestra microbiota son los que llevan fibra, ya que ayudan a mantener una microbiota intestinal diversa, evitan la acumulación de residuos y la absorción de compuestos tóxicos en el colon”, puntualiza la Dra. Requena.
Fuentes:
Nota elaborada con información de diversas agencias de noticias y para saber más recomendamos leer el siguiente informe científico El eje microbiota-intestino-cerebro y sus grandes proyecciones
Bibliografía
↵ 1. Lynch SV, Pedersen O. The human intestinal microbiome in health and disease. N Engl J Med 2016; 375: 2369-79.
↵ 2. Blanco JR, Oteo JA. Gut microbiota: so much to explore! Expert Rev Anti Infect Ther 2013; 11: 759-61.
↵ 3. Tojo R, Suárez A, Clemente MG, De los Reyes-Gavilán CG, Margolles A, Gueimonde M, et al. Intestinal microbiota in health and disease: role of bifidobacteria in gut homeostasis. World J Gasrtroenterol 2014; 20: 15163-76.